Le glaucome
Le glaucome est une maladie oculaire qui concerne principalement les plus de 40 ans. En France, 1,55 million1 de patients (soit 2.3% de la population) sont aujourd'hui traités et suivis pour un glaucome. Sa fréquence augmente avec l’âge : classiquement 1 à 2%2 des personnes de plus de 40 ans en souffrent et 10%* des plus de 70 ans en sont atteints. C'est l'une des principales causes de cécité en Europe.
On dit que le sujet est glaucomateux (euse).
 Le glaucome est une maladie du nerf optique, en charge de la transmission des images reçues par l'œil vers le cerveau. Le glaucome est souvent associé à une pression intraoculaire trop élevée, qui nécessite une prise quotidienne de collyres. La pression intraoculaire est la pression de l’intérieur de l’œil, elle n’a rien à voir avec la pression artérielle.
Le glaucome est une maladie du nerf optique, en charge de la transmission des images reçues par l'œil vers le cerveau. Le glaucome est souvent associé à une pression intraoculaire trop élevée, qui nécessite une prise quotidienne de collyres. La pression intraoculaire est la pression de l’intérieur de l’œil, elle n’a rien à voir avec la pression artérielle.
Cette maladie des yeux est indolore (en dehors du glaucome "aigu"), elle est donc souvent ignorée si elle n’est pas décelée lors de l’examen ophtalmologique de routine. On estime entre 400 000 et 500 000 (données Inserm) le nombre de personnes qui seraient atteintes d'un glaucome sans le savoir. Le glaucome non traité peut aboutir à la cécité absolue. Les symptômes visuels se traduisent par un rétrécissement du champ visuel, progressif et lent, pouvant apparaître (ou être perçu par la personne) après plusieurs années de maladie non dépistée et non prise en charge. Cela signifie alors que la maladie est bien avancée... Les zones du champ visuel perdues ne sont malheureusement pas récupérables.
Les traitements médicamenteux visent à diminuer la pression intraoculaire, le suivi médical est à vie. Le traitement habituel initial est l'instillation de collyre(s) chaque jour, à heures fixes, traitement qui peut sembler contraignant mais qui est primordial pour conserver sa vue. En fonction de la situation, trois autres solutions thérapeutiques existent : le laser, les ultrasons et la chirurgie.
La prévention est le meilleur moyen pour limiter les effets du glaucome. Il est donc conseillé de faire contrôler la santé de vos yeux régulièrement chez un ophtalmologiste.
Sources : 1/ Rapport au ministre chargé de la Sécurité sociale et au Parlement sur l'évolution des charges et des produits, juillet 2019. Syndicat national des ophtalmologistes de France : "2021, les ophtalmologistes accélèrent la mise en oeuvre du travail aidé". 2/ SFO Société Française d'Ophtalmologie "L’ophtalmologie en 2014 : Performance et sur mesure !". Rédaction sur le glaucome : Professeur Jean‐Paul RENARD, PU‐PH, Hôpital du Val‐de‐Grâce, Paris ; Docteur Eric SELLEM, Centre Ophtalmologique Kleber, Lyon.
Qu'est-ce qu'un glaucome ?
Le glaucome est une maladie oculaire qui altère le nerf optique, ce dernier est responsable de la transmission des images réceptionnées par l'œil vers le cerveau. Le principal facteur de risque de glaucome est l’élévation de la pression intraoculaire, provoquée par une diminution de l’évacuation de l’humeur aqueuse en dehors de l’œil. Il en résulte une pénalisation du champ visuel de la personne.
Le glaucome est une maladie insidieuse car en dehors du glaucome aigu - le moins fréquent - aucune douleur n’est ressentie. Lorsque les symptômes visuels sont perçus, la maladie est déjà bien avancée, c’est pourquoi il est indispensable de la dépister lors d’examens réguliers chez un ophtalmologiste. De plus, c'est la périphérie du champ visuel qui est concernée ce qui rend les premiers symptômes visuels difficiles à réaliser par la personne concernée.


Vision sans ou avec glaucome. Avec glaucome, le champ visuel est réduit.
L'ophtalmologiste dépiste le glaucome en mesurant d’une part la pression intraoculaire, c‘est-à-dire la pression à l’intérieur de l'œil qui est indépendante de la pression artérielle, d’autre part en réalisant un examen anatomique de l'œil, dont un « fond d’œil » qui permet de vérifier l’état de la tête du nerf optique située au fond de l'œil, aussi appelée la papille optique.
Il arrive qu’un glaucome soit diagnostiqué alors que la pression de l’œil est normale : c’est « le glaucome à pression normale ». Si la tête du nerf optique est plus excavée que « la norme », il y a suspicion de glaucome. Bien entendu, il peut arriver que la papille présente une excavation constitutionnelle, innée, sans signification pathologique.
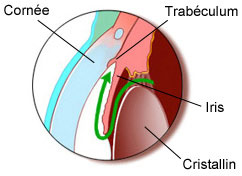
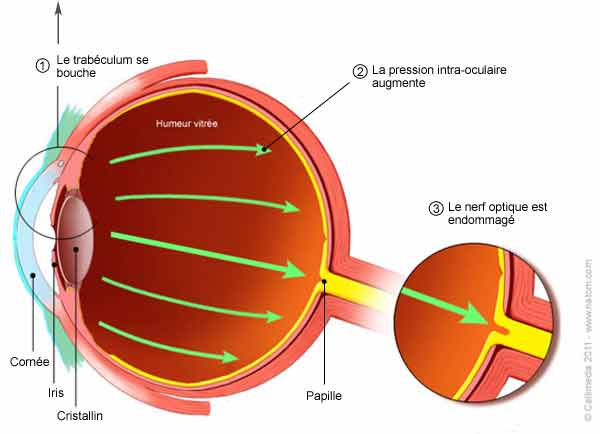
La pression intraoculaire est régie par l’humeur aqueuse, liquide qui remplit l’œil entre la cornée et le cristallin. L’humeur aqueuse est normalement évacuée au travers d’un filtre appelé trabéculum.
Lorsque le trabéculum qui fait donc office de filtre se bouche (1 du schéma), la bonne circulation de l’humeur aqueuse est perturbée, cela provoque une augmentation de la pression intraoculaire (2) qui va elle-même altérer le nerf optique (3). La fonction du nerf optique est essentielle car celui-ci véhicule les informations visuelles vers le cerveau, son altération provoque donc des pertes de vision dans le champ visuel.
Illustrations adaptées par Guide-Vue.fr
Il existe deux formes de glaucome :
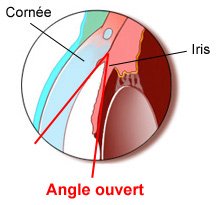
Le glaucome à angle ouvert
Le glaucome le plus courant est le glaucome à angle ouvert, ce glaucome est chronique c’est-à-dire qu’il a la particularité de se développer très lentement. Il est lié au mauvais fonctionnement du filtre d'évacuation, le trabéculum. La maladie débute le plus souvent autour de 30 ans, le sujet constate une réduction de son champ de vision qu’au bout de 10 ans, 20 ans… L’écartement initial entre l’iris et la face arrière de la cornée est conservé. Cette forme de glaucome est indolore et ne peut être dépistée que par des examens ophtalmologiques réguliers.
L’impact sur le nerf optique est définitif et irréversible, l’objectif du traitement sera de stopper l’évolution de la maladie. Les zones du champ visuel perdues ne peuvent pas être restaurées.
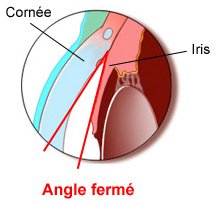
Le glaucome à angle fermé
Le glaucome à angle fermé est lui un glaucome aigu : il peut se caractériser par de brutales et fortes douleurs aux yeux, un œil dur et une baisse de la vue. Ce blocage de l'évacuation de l'humeur aqueuse est dû à l’accolement momentané de l’iris sur le filtre d’évacuation, le trabéculum. Il touche le plus souvent les hypermétropes.
Ceci est une urgence qui devra être traitée rapidement : le traitement consiste à créer une ouverture dans l’iris au laser – une iridotomie. Pris en charge à temps, ce glaucome est réversible.
Illustrations adaptées par Guide-Vue.fr
D’autres glaucomes existent mais ils sont plus rares :
- Le glaucome congénital : il est dû à une malformation de l’angle entre l’iris et la cornée. C'est une cause majeure de cécité dès les premiers jours de vie qui nécessite une chirurgie en urgence pour enrayer les complications dues à la distension du globe oculaire sous l'effet de l'hypertonie intraoculaire. Son incidence est estimée à 1 sur 18 500 naissances** en Europe occidentale. Dans 75% des cas il touche les 2 yeux. Dans un peu moins de la moitié des cas, il y a présence de buphtalmie : c’est une augmentation du volume du globe oculaire.*
- Le glaucome juvénile : la maladie débute avant 6 ans, il n’y a pas de buphtalmie.
- Le glaucome traumatique : ce glaucome chronique est secondaire à une contusion.
- Le glaucome tumoral : secondaire au développement d’une tumeur intraoculaire (mélanome, rétinoblastome)
- Le glaucome néovasculaire : glaucome secondaire dû à une prolifération de néovaisseaux et d’un tissu fibreux sur l’iris et dans l’angle entre l’iris et la cornée.
- Les glaucomes de formes chroniques nocturnes : très trompeuses car indolores, elles sont marquées par des poussées de pression à bas bruit. Des douleurs qui réveillent la nuit ou le matin au réveil, se calmant rapidement après avoir allumé la lumière, doivent faire suspecter de tels mécanismes et être signalées à un ophtalmologiste.
Sources : * Dictionnaire d’ophtalmologie par le Professeur Yves Pouliquen, ** Rapport SFO 2017, Ophtalmologie pédiatrique, par le Dr D. DENIS. + SFO Société Française d'Ophtalmologie de mai 2014 "L’ophtalmologie en 2014 : Performance et sur mesure !". Rédaction sur le glaucome : Professeur Jean‐Paul RENARD, PU‐PH, Hôpital du Val‐de‐Grâce, Paris; Docteur Eric SELLEM, Centre Ophtalmologique Kleber, Lyon. Cet article a été mis à jour le 17/02/2021.
Les symptômes du glaucome
À partir de l’âge de 40 ans, l’examen du fond d’œil et la mesure de la pression oculaire permettent de détecter la présence d’un glaucome. S’il n’est pas décelé et traité, le champ de vision va se réduire lentement et irréversiblement.
Un glaucome entraîne un rétrécissement du champ visuel qui se restreint progressivement à sa seule zone centrale. Au début de la maladie, la vue ne diminue donc pas. L’œil ne voit progressivement plus dans certaines zones ou certains détails du champ visuel, mais le cerveau compense ce déficit et le patient n’en a pas conscience. Le glaucome peut donc longtemps passer inaperçu. Avec le temps et en l’absence de traitement, ces zones vont s’étendre et c’est seulement à un stade souvent avancé de la maladie que le patient prendra conscience des déficits dans son champ visuel.
À un stade avancé, il ne voit plus qu’au centre, son acuité visuelle risque même de rapidement s’effondrer, perturbant considérablement les activités quotidiennes et la conduite automobile peut devenir dangereuse. La vision devenant tubulaire, c'est-à-dire comme lorsqu'on regarde au travers d’un tube, le sujet ne voit plus un piéton s’apprêtant à traverser.


Champ visuel sans ou avec glaucome.
Montage exclusif www.guide-vue.fr
Un handicap parfois difficile à comprendre
Dans le glaucome, le nerf optique s'abîme et, progressivement, n’assure plus sa fonction naturelle, qui est de conduire la vision. Mais, si une attention toute particulière est portée par la population générale au fait de voir net de près comme de loin, la vision est loin de se résumer à la seule acuité visuelle. Vision dans l’espace, taille du champ visuel, vision des couleurs, des mouvements, des détails, adaptation à la lumière… les composantes de la vision sont multiples. Dans le cas du glaucome, l’acuité visuelle est souvent très longtemps conservée, alors même que la vision périphérique est lentement affectée. Cet apparent paradoxe peut mener à de douloureuses incompréhensions de la part de proches, qui ne comprennent pas de quoi se plaint le patient puisqu’il voit « très bien ». Pourtant, lorsque la vision se referme en tunnel, que des zones de flou font progressivement disparaître des éléments du décor, y compris quand celui-ci est mouvant, les impacts sur les interactions sociales et la navigation spatiale en sécurité se font de plus en plus cruellement ressentir.
Les causes du glaucome
La principale cause du glaucome est une pression intraoculaire trop élevée.
Cette élévation est souvent génétiquement programmée, mais peut être exceptionnellement la conséquence d'un choc brutal sur l’œil, d’une infection intraoculaire, d’une inflammation ou de complications suite à une intervention chirurgicale de l'œil.
De nombreux facteurs de risques ou d'aggravation ont été identifiés :
- L’hérédité est forte avec un risque 2 fois plus élevé si un parent est atteint
- L'hypermétropie
- L'âge : la fréquence du glaucome augmente à partir de 40 ans, et le risque est multiplié par 10 au-dessus de 75 ans
- Un début de cataracte
- Le stress
- Les femmes semblent plus exposées
- Les populations noires sont 4 fois plus exposées que les autres
- Les maladies cardio-vasculaires (en particulier s’accompagnant de fluctuations de la tension artérielle),
- La myopie,
- Le diabète, la migraine… sont d’autres pathologies associées
- Les apnées du sommeil, consultez " Apnées du sommeil : ne les négligez pas "
Des conditions socioéconomiques et socioprofessionnelles particulières dont l’exposition aux pesticides comme l’a récemment montré une étude française.
Les traitements du glaucome
La seule action efficace connue sur l’évolution du glaucome est l’abaissement de la pression intraoculaire. On n’obtient pas de guérison de la maladie, mais une stabilisation qui nécessite une prise en charge à vie du patient.
L'ophtalmologiste dispose de plusieurs moyens thérapeutiques pour l’obtenir :
. Les médicaments contre le glaucome
 Les médicaments disponibles sur le marché sont majoritairement des collyres, dont le traitement consiste en l’instillation régulière, à heures fixes, de gouttes dans l'œil concerné. Certains collyres agissent en baissant la sécrétion de l'humeur aqueuse de l'oeil comme les collyres bêtabloquants par exemple, quand d'autres agissent au contraire en augmentant l'élimination de l'humeur aqueuse comme les collyres analogues aux prostaglandines. Ce traitement est habituellement proposé initialement, il suffit souvent à contrôler la maladie. Ce traitement médical à vie peut sembler un peu contraignant, il peut même parfois paraître inutile car il n’y a aucune baisse de vision immédiate si le traitement n’est pas pris. Or, le traitement est indispensable pour éviter une perte de vision irréversible.
Les médicaments disponibles sur le marché sont majoritairement des collyres, dont le traitement consiste en l’instillation régulière, à heures fixes, de gouttes dans l'œil concerné. Certains collyres agissent en baissant la sécrétion de l'humeur aqueuse de l'oeil comme les collyres bêtabloquants par exemple, quand d'autres agissent au contraire en augmentant l'élimination de l'humeur aqueuse comme les collyres analogues aux prostaglandines. Ce traitement est habituellement proposé initialement, il suffit souvent à contrôler la maladie. Ce traitement médical à vie peut sembler un peu contraignant, il peut même parfois paraître inutile car il n’y a aucune baisse de vision immédiate si le traitement n’est pas pris. Or, le traitement est indispensable pour éviter une perte de vision irréversible.
Les collyres peuvent avoir des effets secondaires (irritation locale, rougeur oculaire, fatigue…) qu’il ne faut pas hésiter à mentionner à l’ophtalmologiste qui pourra ainsi modifier le traitement en conséquence. Suite aux travaux de l'équipe du Pr Christophe Baudouin, directeur de recherche à l’Institut de la Vision, mettant en évidence la toxicité des conservateurs présents dans les gouttes prescrites pour faire baisser la pression intraoculaire et qui, au fur et à mesure, provoquent des effets secondaires néfastes pour les patients (yeux secs, irritations, allergies…), des collyres “nouvelle génération” sans conservateur toxique ont été conçus en collaboration avec les industriels, optimisant ainsi la tolérance locale du traitement.
Les collyres peuvent également interagir avec certains médicaments pris pour traiter une maladie plus générale, c’est pourquoi il est indispensable d’informer le médecin généraliste lorsque l’on est traité pour un glaucome.
Il n'existe qu'un seul médicament du glaucome par administration orale : il s'agit d'un inhibiteur de l’anhydrase carbonique, souvent assez mal toléré, prescrit pour le glaucome aigu et pour de courtes périodes, en attendant un acte chirurgical par exemple lorsque les collyres ne suffisent plus à contrôler le glaucome.
Ce traitement médicamenteux peut être complété, en cas d'efficacité insuffisante ou d'intolérance à certains collyres, par un traitement au laser, par ultrasons et parfois par une intervention chirurgicale.
. Le laser contre le glaucome
Le recours au traitement par laser est préconisé lorsque les médicaments ne sont plus assez efficaces, mais il peut aussi être proposé d’emblée dans certaines indications. Le laser est un faisceau de lumière extrêmement puissant et concentré, dont l’énergie permet de découper ou de brûler les tissus humains. Son avantage principal est de pouvoir réaliser une chirurgie de l’œil sans la moindre incision, ce qui supprime le risque d’infection et limite le risque d’hémorragie oculaire. Il se pratique sous anesthésie locale et ne nécessite pas d’hospitalisation.
En situation de glaucome aigu, la zone d’évacuation de l’humeur aqueuse se bouche brutalement en cas d’angle irido‐cornéen étroit. La pression intraoculaire s’élève alors très rapidement. Le laser consiste dans ce cas à réaliser une petite ouverture (iridotomie) dans l’iris qui peut définitivement guérir ce type de glaucome. Le laser diode est un autre type de laser utilisé dans les glaucomes résistants aux traitements médicaux ou chirurgicaux conventionnels et visant à détruire les procès ciliaires, qui ont pour rôle de sécréter l’humeur aqueuse.
Dans le glaucome à angle ouvert, le laser ne perce ni ne détruit rien : la trabéculoplastie au laser consiste à stimuler une réponse biologique qui améliore le fonctionnement du filtre trabéculaire, et augmente l’élimination de l’humeur aqueuse vers les veines aqueuses à l’extérieur de l’œil. Indolore, rapide et désormais peu invasive, cette technique consiste à appliquer des impacts de laser au niveau du trabéculum, situé dans l’angle entre l’iris et la cornée, pour une meilleure évacuation de l'humeur aqueuse. Son effet n’est pas définitif et l’intervention doit parfois être répétée. Les deux yeux peuvent éventuellement être traités lors d’une même séance. De petites irritations peuvent être ressenties mais en général, elles s’estompent rapidement.
. Le traitement par ultrasons face au glaucome
Depuis 2015, une technique par ultrasons, d’abord réservée aux glaucomes non contrôlés par les collyres et la chirurgie, a été étendue aux personnes qui toléraient mal les gouttes, avant même un recours à la chirurgie. Baptisée UC3 pour cyclo coagulation circulaire par ultrasons, cette technique utilise les ultrasons focalisés de haute intensité. Elle permet comme le laser diode de réduire la production du liquide et rétablir un nouvel équilibre intraoculaire.
. Les chirurgies traditionnelles pour traiter le glaucome
En général, la chirurgie est réservée aux patients résistants aux types de traitements précédents et chez lesquels la maladie continue à évoluer. La chirurgie se pratique sous anesthésie locale le plus souvent, à l’hôpital ou en clinique, parfois en ambulatoire, et consiste à réaliser une petite incision sur l’œil (trabeculectomie ou sclérectomie non perforante) pour faire baisser la pression. Cette intervention entraîne un handicap passager et un seul œil doit être opéré à la fois.
Les suites en sont habituellement simples. Cependant il sera nécessaire de prendre quelques précautions à la suite de l’intervention pour éviter toutes les causes d’irritations ou d’infections : effort physique, fumée, maquillage, poussières, piscine… Quelques jours de repos, sans conduite, seront également conseillés. Une surveillance post‐opératoire s’impose pour vérifier l’absence de complications. Des échecs de la chirurgie à plus ou moins long terme sont toujours possibles. Un suivi de glaucomateux à vie est donc toujours impératif, même en cas de succès chirurgical apparent.
. MIGS, les chirurgies mini-invasives innovantes du glaucome
C'est pourquoi de nouvelles techniques chirurgicales, moins invasives que la chirurgie classique, ont émergé ces dernières années et commencé à modifier considérablement les pratiques. Répondant à l'acronyme de MIGS pour Minimally Invasive Glaucoma Surgery, ces procédures mini-invasives avec implant ont démontré une efficacité globalement comparable à celles des techniques de référence tout en présentant un profil de sécurité amélioré ainsi qu'une récupération visuelle post-opératoire plus rapide. Il existe à ce jour une multiplicité de dispositifs de chirurgie micro-invasive du glaucome qui n’ont bien sûr pas tous le même mécanisme d’action, ni les mêmes indications. Mais elles consistent à placer un micro-drain ou un stent dans les voies d’écoulement pour faciliter l’évacuation de l’humeur aqueuse hors de l’œil et donc abaisser la pression oculaire. Plus simples et plus sûres, ces techniques encore en pleine évolution semblent clairement marquer le début d’une nouvelle ère dans la chirurgie du glaucome. Des systèmes de microtubes évacuant l'humeur aqueuse sous la conjonctive ont également été développés. Leur technique microchirurgicale peu invasive permet un geste simple et reproductible mais comme les techniques filtrantes classiques, elles présentent un risque potentiel de complications et rechutes.
Les voies de la recherche sur le glaucome
Elles peuvent se résumer par quatre grandes orientations :
- Une meilleure connaissance des différents facteurs de risque d’apparition et de progression de la maladie
- Une amélioration des moyens de dépistage précoce et de détection de sa progression
- L’arrivée de nouveaux traitements médicamenteux ou de nouvelles formes d’administration, de nouveaux traitements physiques (ultrasons), ainsi que l’amélioration des techniques chirurgicales
- Le développement des connaissances pour une action protectrice directe au niveau du nerf optique (neuroprotecteurs).
Elles permettent d’envisager une meilleure maîtrise de cette affection du nerf optique qui reste cependant bien contrôlée dans 80% des cas, lorsqu’elle est diagnostiquée suffisamment tôt et bien prise en charge.
Protéger le nerf optique grâce aux chimiokines
C’est un axe de recherche auquel le Pr Christophe Baudouin et son équipe de l’Institut de la Vision croient beaucoup. On sait que le glaucome détruit le nerf optique. Destruction souvent provoquée par une inflammation au niveau du trabéculum, causant l’augmentation de la pression intraoculaire. “Nos travaux portent sur ces chimiokines, une famille de petites molécules dont nous avons démontré le rôle majeur dans l’attraction des cellules inflammatoires au niveau de la surface oculaire, mais aussi dans les tissus plus profonds. Notre objectif est d’arriver à bloquer la dégénérescence du filtre trabéculaire afin de faire baisser la pression oculaire et par conséquent de protéger le nerf optique, en supprimant les réactions inflammatoires néfastes. Cette nouvelle piste pourrait aboutir, nous l’espérons, à une nouvelle famille de médicaments.” Le rôle de l’inflammation dans la dégénérescence du nerf optique est aussi étudié : “Le blocage de certaines chimiokines pourrait constituer une stratégie innovante pour protéger directement le nerf optique et préserver ainsi la fonction visuelle. En phase exploratoire, nos travaux avancent et nous sommes optimistes.”
La thérapie cellulaire et l’espoir des cellules souches
Il faut aujourd’hui rappeler qu’aucune thérapie cellulaire n’a encore été validée pour soigner un glaucome. La recherche dans ce domaine reste cependant très prometteuse pour les années à venir. “Avec nos équipes, nous conduisons un programme dont l’objectif serait, grâce à des cellules souches, de réparer le trabéculum, le tissu de fibres collagènes situé dans l’angle irido-cornéen et qui assure la filtration de l’humeur aqueuse en dehors de l’œil (ce mauvais fonctionnement entraîne une augmentation de la pression oculaire, favorisant la survenue du glaucome). Nos résultats préliminaires étaient très encourageants mais la recherche sur les cellules souches se heurte à des problèmes de reproductibilité et des essais chez l’homme dans d’autres pathologies s’est avérée décevante.” D’autres pistes exploratoires portent également sur les molécules protectrices (nombreuses, complexes et qu’il faut décoder) produites par les cellules souches. “Je suis convaincu que nous devons continuer à explorer cette voie afin de développer une approche pharmacologique - c’est à dire médicamenteuse - capable de protéger voire de régénérer le nerf optique. Mais le chemin est encore long si l’on veut concilier efficacité et sécurité et des moyens importants restent indispensables pour avancer et aboutir à ces nouvelles thérapies.”
L'interview. Professeur Christophe Baudouin, "le point sur les traitements"
Maladie du nerf optique, le glaucome est responsable de 20% des cécités en Europe. Mais de nombreuses options thérapeutiques existent, qui permettent de freiner son évolution et même de le stabiliser s’il est diagnostiqué à temps. Un message que martèle le Pr Christophe Baudouin, spécialiste en chirurgie de la cataracte et du glaucome, des pathologies de la surface oculaire, ainsi qu’en imagerie cornéenne et du nerf optique. Nous faisons le point avec lui sur cette pathologie, et les dernières avancées en matière de traitement chirurgical.

Pr Christophe Baudouin, chef de service, président de la Commission médicale d’établissement de l’hôpital des Quinze-Vingts, et directeur de l’Institut Hospitalo-Universitaire (IHU) FOReSIGHT.
Maladie chronique, le glaucome est une des grandes causes de cécité, avec près de 60 millions de malades dans le monde, dont 8 millions d’aveugles. En France, environ 1,5 million de personnes en sont atteintes, soit 3 à 4% de la population générale. Mais parce que cette maladie est insidieuse, et que les personnes atteintes présentent peu de signes avant-coureurs, jusqu’à 500 000 Français de plus pourraient en être atteints, sans le savoir. En effet, le glaucome ne provoque ni douleur, ni baisse brutale de la vision, mais un rétrécissement progressif du champ visuel. Cette réduction de la vision, qui va se refermer en tunnel, jusqu’à aboutir à la cécité dans les cas les plus avancés, commence par un flou indétectable à la périphérie de la vision, ou des changements de sensibilité à la lumière. La tension oculaire, le diabète et la myopie sont cependant des facteurs qui favorisent le développement de cette maladie. Une pression oculaire trop élevée, due à un défaut d’évacuation de l’humeur aqueuse, est ainsi responsable de 90% des cas de glaucome. La raison en est une neuropathie du nerf optique qui, du fait de cette pression, dégénère et perd progressivement les fibres nerveuses véhiculant l’information depuis la rétine jusqu’au cerveau. Les cas restants sont essentiellement le fait d’anomalies vasculaires qui finissent par entraîner une même dégénérescence.
"Si un cas de glaucome est détecté dans une famille, il est fondamental que les autres membres aillent se faire dépister."
Quand l'hérédité pousse à diagnostiquer un glaucome précocement
Le glaucome est une pathologie héréditaire. « Si un cas de glaucome est détecté dans une famille, il est fondamental que les autres membres aillent se faire dépister car leur risque de développer également la maladie est de 20 à 25% » précise ainsi le Pr Baudouin. Et ce quel que soit l’âge. Car si 1 à 2% des personnes de plus de 40 ans sont concernées, contre 10% pour les plus de 70 ans, il existe en effet également des formes congénitales touchant même les nouveau-nés, et des formes juvéniles impactant les adolescents. Celles-ci sont cependant rares. Vu le faible pourcentage de la population générale touché par cette pathologie, un dépistage systématique ne serait en tout cas pas efficace. Il est donc crucial de signaler les facteurs de risques à son ophtalmologiste. D’autant plus que « la détection précoce d’un glaucome permet sa stabilisation dans 90% des cas, et ceci sans handicap visuel pour une bonne part des patients. Plus on détecte les cas tôt, plus cela nous laisse une grande marge de sécurité pour atteindre cet état stable » reprend le spécialiste, qui explique se battre au quotidien pour que des patients malvoyants ne deviennent pas non-voyants.
"La détection précoce d'un glaucome permet sa stabilisation dans 90% des cas, et ceci sans handicap visuel pour une bonne part des patients."
Traitement du glaucome, de nombreuses molécules thérapeutiques
Les recherches visant la protection ou la régénération du nerf optique sont jusqu’ici restées sans succès. Tout ce qui est perdu comme vision l’est donc sans espoir de récupération. Cependant, une prise en charge minutieuse permet de faire baisser la pression oculaire et ainsi de diminuer jusqu’à la stopper la dégénérescence optique. « Nous pouvons laisser espérer à quelqu’un qui n’est pas encore gêné, ou très peu, par son glaucome, de vivre toute sa vie avec une gêne minime qui n’évoluera pas vers la cécité qu’il craint » martèle le Pr Baudouin.
Dans ce combat, le professeur et ses homologues bénéficient d’un assez large arsenal de traitements médicamenteux et chirurgicaux. L’un des principaux mécanismes visés est l’amélioration de l’évacuation de l’humeur aqueuse. Celle-ci se fait principalement via le trabéculum, un filtre de fibres de collagènes situé à la jonction de l’iris et de la cornée, ou par une autre voie dite uvéosclérale, accessoire mais tout de même significative. L’autre angle d’attaque pour diminuer la pression dans l’œil est de « couper le robinet », c’est-à-dire de faire diminuer la sécrétion de l’humeur aqueuse. Les premiers médicaments contre le glaucome apparaissent dès la fin du 19e siècle. Mais c’est depuis les années 90 que l’éventail des traitements possibles s’est considérablement élargi, s’enrichissant de nouvelles familles de molécules thérapeutiques. Ayant des mécanismes d’action et des cibles différentes, celles-ci peuvent se combiner. C’est d’ailleurs le cas pour plus de 40% des patients.
Professeur Christophe Baudouin © Renaud Wailliez - Hôpital National des Quinze-Vingts
Un point d'achoppement, les possibles effets secondaires des traitements contre le glaucome
Cependant, ces traitements, à prendre sous forme de collyres, ne sont pas sans effets secondaires. Si certains, comme les bêtabloquants, peuvent avoir des effets systémiques de type fatigue, essoufflements, et même dépression, la majeure partie des effets indésirables se font ressentir localement. Inflammation chronique, irritation, sécheresse oculaire, rougeurs, qui s’aggravent avec le temps, photophobie… Loin d’être anodins, ces désagréments, qui peuvent apparaître longtemps après le début de la prise du traitement, impactent fortement la qualité de vie des patients. « Le glaucome est une pathologie sournoise, pour laquelle le patient doit souvent prendre à vie un traitement alors même qu’il ne constate pas encore les effets de sa maladie. Si les désagréments de ces médicaments s’avèrent plus importants que la gêne visuelle, cela peut mener à un défaut d’observance, une tendance à oublier ou arrêter la prise des collyres, avec un impact dramatique sur l’évolution de la maladie » souligne le Pr Baudouin.
"Si les désagréments de ces médicaments s'avèrent plus importants que la gêne visuelle, cela peut mener à un défaut d'observance et à une perte importante de la qualité de vie."
Ce problème de tolérance des traitements est étroitement lié à l’utilisation de conservateurs pour stabiliser les collyres. Administrés pendant des années, voire des dizaines d’années, ceux-ci finissent par irriter et abîmer les yeux. C’est d’ailleurs un axe essentiel du travail de recherche de l’équipe du professeur, et ce depuis 1994. Cependant, les pratiques industrielles peinent à changer et il a fallu attendre les années 2000 pour que les premières formulations sans conservateur voient le jour. Le combat pour leur suppression est cependant encore loin d’être gagné même si plusieurs industriels ont suivi ces recommandations et si la France est pionnière dans ce domaine.

Traitement du glaucome : après les collyres, le laser
Le schéma thérapeutique du glaucome est à l’heure actuelle bien rodé. Dans certains cas, les collyres s’avèrent insuffisants. Les indications chirurgicales sont de plusieurs types. La diminution de pression oculaire est insuffisante malgré les traitements, et le nerf optique continuer à se dégrader. Les médicaments peuvent s’avérer très mal tolérés par le patient. Autre indication, plus rare, malgré une bonne tolérance et la constatation d’une baisse de la pression oculaire, la dégénérescence du nerf optique continue de progresser, probablement du fait d’une tension oculaire qui varie dans le temps. « Pour stopper la dégénérescence, la pression oculaire doit être réduite ET stabilisée » souligne le Pr Baudouin, qui précise « il ne s’agit pas d’atteindre une valeur de pression pré-établie et identique pour tous les patients, mais de trouver pour chacun d’entre eux quelle diminution de tension permet d’arrêter la progression du glaucome ».
En première intention, un traitement laser du trabéculum, ou trabéculoplastie, est généralement proposé. Il ne s’agit pas ici de venir brûler ou percer le filtre naturel de l’humeur aqueuse mais plutôt de stimuler ses mécanismes d’autonettoyage, et ainsi d’améliorer sa perméabilité. Cette intervention au laser peut permettre de faire baisser la pression oculaire de 25 à 30% chez 70 à 80% des patients, une efficacité équivalente au collyre de prostaglandine, classiquement prescrit contre le glaucome. Cependant, de nouvelles études montrent qu’utiliser le laser plus tôt dans le schéma thérapeutique, avant les collyres, pourrait permettre de gagner quelques années avant de passer aux médicaments. Ces résultats doivent cependant être confirmés avant d’envisager une modification de la séquence des traitements.

Traitement du glaucome : une importante dimension chirurgicale
Si la trabéculoplastie est inefficace, ou ne suffit plus, les chirurgiens ont encore plusieurs cordes à leur arc, sous la forme de chirurgies qui peuvent être perforantes ou non. Les premières, dites d’évacuation, consistent à ouvrir dans l’épaisseur de l’œil des sortes de soupapes ou des microdrains qui vont permettre à l’humeur aqueuse de s’évacuer. Les secondes, plus récentes, sont des techniques mini-invasives qui vont venir travailler sur le trabéculum en lui-même, notamment via la pose de stents, des tubes minuscules qui vont permettre de maintenir ouvertes les mailles de ce filet de collagène. « Ce sont des chirurgies très bien tolérées, car moins agressives puisqu’on ne crée pas de nouvelles évacuations. Mais comme le filtre naturel ne fonctionne pas très bien à la base, ces approches n’ont pas une aussi bonne efficacité que les chirurgies d’évacuation. Leur rapport bénéfice-risque est cependant particulièrement favorable lorsqu’on les associe à une chirurgie de la cataracte » détaille le praticien, qui met en garde contre l’idée qu’une telle opération suffirait à régler le problème : « Même les chirurgies d’évacuation les plus perforantes n’empêchent pas nécessairement le glaucome de revenir. Il n’est pas rare de devoir opérer plusieurs fois un patient glaucomateux ». A ce titre, le suivi de l’évolution de la neurodégénérescence du nerf optique est un élément essentiel dans la mise en place de la séquence thérapeutique adaptée à chaque patient. Le traitement du glaucome a ainsi grandement profité d’une véritable révolution de l’imagerie cette dernière décennie, à laquelle l’équipe du Pr Baudouin a largement contribué.
Au-delà de l’effet objectif, mesurable, des traitements sur la stabilisation de la vision, les équipes travaillant sur le glaucome cherchent à mieux appréhender l’impact des traitements du point de vue des patients. Ils s’appuient pour cela sur la plateforme Streetlab, installée au cœur de l’Institut de la Vision, qui leur permet d’évaluer ce que ressentent les patients dans une situation qui mime leur vie réelle et l’impact des traitements sur leur quotidien, leurs déplacements… Car tel est bien l’objectif : préserver la qualité de vie et la qualité de la vision.
Propos recueillis par Aline Aurias
Liens utiles :
Société Française du Glaucome : www.leglaucome.fr
Société Française d'Ophtalmologie : www.sfo.asso.fr
Syndicat National des Ophtalmologistes de France : www.snof.org
Les informations fournies sur le site Guide-Vue.fr sont destinées à améliorer, non à remplacer, la relation directe entre le patient (ou visiteur du site) et les professionnels de santé. Cet article a été rédigé par Le comité éditorial et mis à jour le 29/01/2025, rédaction validée avec l'aimable participation du Pr Baudouin, directeur de l'IHU FOReSIGHT et chef de service à l'Hôpital National des 15-20, Paris.
A lire aussi

Les troubles de la vision et les maladies des yeux de A à Z

La recherche sur le glaucome
Le glaucome est une affection des yeux insidieuse et indolore qui concerne principalement les personnes de plus de 40 ans. Cette pathologie entraîne une destruction lente et irréversible du nerf optique pouvant aboutir à la perte totale de la vue.

Glaucome, le dépistage est essentiel
Le glaucome touche 1 à 2 % de la population de plus de 40 ans et environ 10 % après 70 ans.











