Oncologie oculaire, focus sur le mélanome choroïdien

Bien que le mélanome choroïdien soit rare, il s’agit de la tumeur maligne la plus fréquente qui se développe dans l’œil. Un diagnostic précoce et une prise en charge rapide sont nécessaires pour limiter le risque de métastases, qui reste un enjeu majeur malgré les récentes avancées thérapeutiques.

Dr Sarah Tick,
Ophtalmologiste, praticienne hospitalière
et coordinatrice au pôle oncologie de l’Hôpital National des 15-20
Souvent méconnus du grand public, les cancers primitifs de l'œil sont rares et présentent des formes cliniques variées. La tumeur oculaire primitive la plus fréquente est le mélanome choroïdien, qui se développe dans la choroïde (couche vasculaire située entre la rétine et la sclère). Le mélanome choroïdien représente 90 % des mélanomes uvéaux, qui comprennent également le mélanome de l'iris (4%) et le mélanome du corps ciliaire (6%). On compte 500 à 600 nouveaux cas de mélanomes uvéaux diagnostiqués chaque année en France, selon le rapport SFO 2022 sur les tumeurs oculaires.
Plusieurs symptômes peuvent être signes d’appel même s’ils sont non spécifiques, et parfois absents. Ils doivent amener à consulter : une baisse de l’acuité visuelle, des métamorphopsies (distorsion des images), la présence de phosphènes (vision de flash), ou un scotome (amputation du champ visuel). Toutefois, la tumeur peut rester longtemps asymptomatique et de fait, être découverte par hasard lors d’un fond d’œil systématique. Dans un certain nombre de cas, c’est en effet lors d’un examen systématique chez les personnes de plus de 50 ans qu’est diagnostiqué le mélanome choroïdien, ce qui souligne l’importance de ce fond d'œil après 50 ans.
Le diagnostic par imagerie et les difficultés diagnostiques
Le diagnostic clinique du mélanome choroïdien est réalisé par l’examen du fond d'œil et imagé par rétinophotographie, au mieux à l’aide de rétinographes grand champs. Il est ensuite confirmé par un panel d’imagerie multimodale : OCT, angiographie et échographie. Classiquement, les mélanomes choroïdiens prennent initialement une forme en dôme hypoéchogène, puis avec l’augmentation de la taille tumorale et parfois la rupture de la membrane de Bruch, une forme en champignon caractéristique.
La pigmentation peut être variable, de couleur très noire à marron clair, parfois hétérogène. Certains cas sont toutefois plus compliqués à diagnostiquer, comme le rappelle le Dr Sarah Tick, ophtalmologiste à l’Hôpital National des 15-20. « Dans la majorité des cas, le diagnostic clinique permet de détecter le mélanome choroïdien. Mais certains cas sont plus compliqués à diagnostiquer, tel que le mélanome achrome (non pigmenté). Le diagnostic différentiel est alors celui de la métastase d’une tumeur extra oculaire, et conduit à faire un bilan d’extension large à la recherche de cette lésion primitive », explique-t-elle. Elle ajoute : « une autre forme clinique peut être celui du mélanome infiltrant diffus, beaucoup plus rare. Il est peu épais et donc de mauvais pronostic car peu symptomatique initialement. Le diagnostic repose entre autres sur l’imagerie multimodale. Enfin, une autre forme clinique est celle d’un mélanome qui se nécrose d’emblée et saigne, avec un aspect d’hématome. L’échographie doppler permet dans ce cas de voir la vascularisation de la lésion et de tenter de faire la différence entre lésion cancéreuse vascularisée et hématome de la choroïde. En cas de doute, l’évolution peut être aussi un argument, et les patientes et patients peuvent être amenés à re-consulter ultérieurement après un ou deux mois ».
En cas de diagnostic positif, le Dr Sarah Tick rappelle que la réalisation d’un bilan est nécessaire : « Avant de traiter le mélanome choroïdien, il faut faire un bilan en raison du risque de métastase, qui est globalement de 50 % à 5 ans, tous mélanomes choroïdiens confondus. Ce bilan est principalement à orientation hépatique, avec la plupart du temps une IRM hépatique, ou parfois une échographie hépatique en cas de contre-indication ou manque d’accessibilité ».
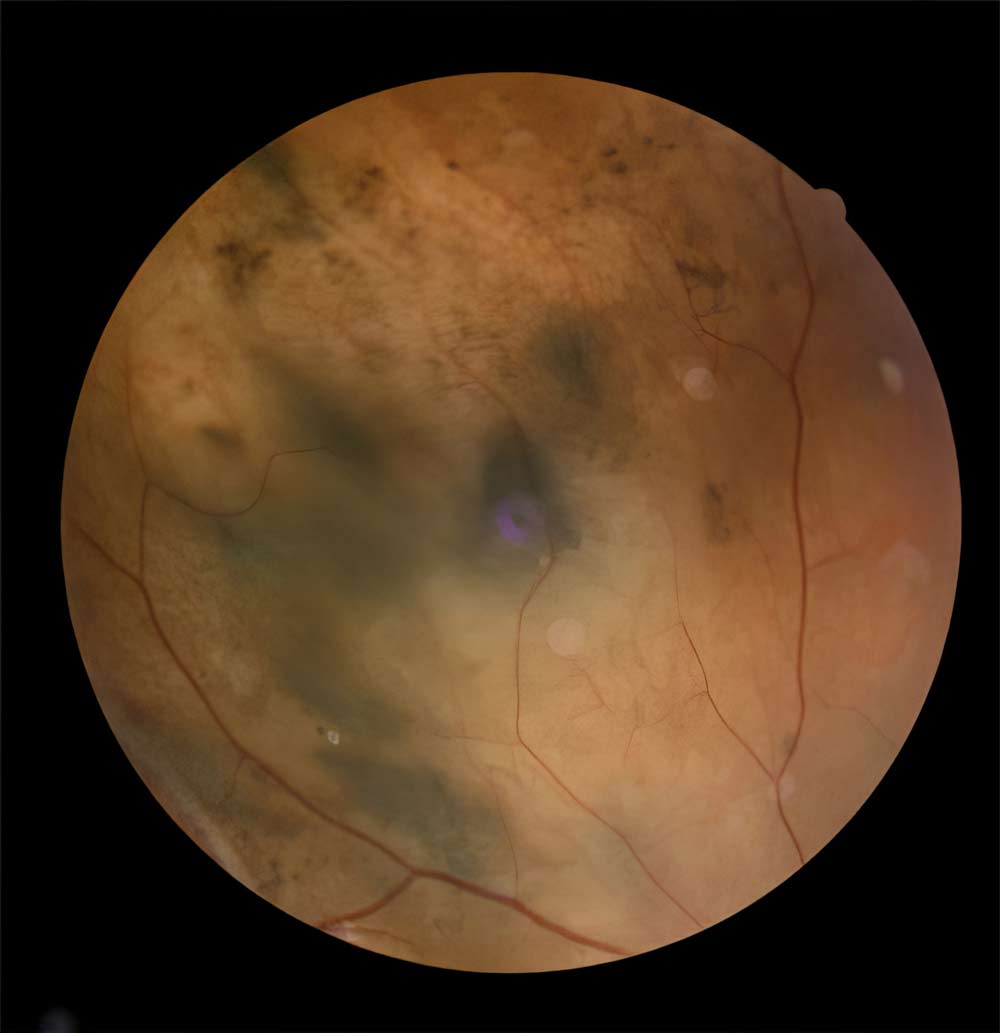
Photographie d'une rétine atteinte. ©DR - Hôpital National des 15-20
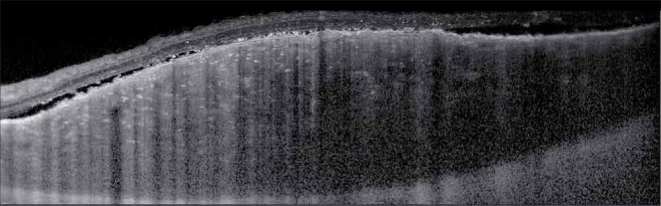
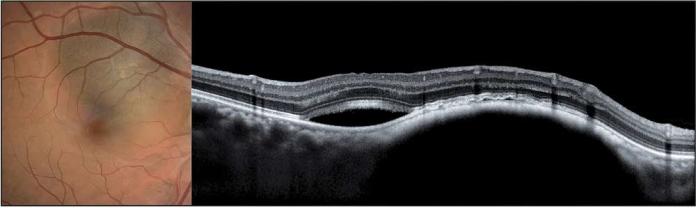
Mélanome choroïdien (Lésion choroïdienne, en dôme accompagnée de décollement séreux rétinien, de photorécepteurs « shaggy » ou épaissis et d’une disparition de la choriocapillaire)©DR - Hôpital National des 15-20
Faire la différence entre un naevus choroïdien bénin et un mélanome
Beaucoup plus fréquent, le naevus choroïdien est une tumeur bénigne dont la prévalence est de 5 à 10 % au sein de la population caucasienne. Il s’agit d’une prolifération mélanocytaire qui, au fond d’œil, se distingue par une lésion arrondie ou ovalaire à bords flous, de pigmentation variable. Cette lésion est plane ou très discrètement en relief. Il est important de reconnaître un naevus suspect afin d’adapter le rythme de surveillance et de pouvoir adresser un patient en cas de doute.
Les facteurs de risque associés à la « transformation » d’un naevus choroïdien en mélanome ont été décrits par l’équipe des Drs Carol Shields et Jerry Shields, à Philadelphie. Ils sont les suivants : une baisse d’acuité visuelle (inférieure à 4/10e), une épaisseur supérieure à 2 mm, un diamètre supérieur à 5 mm, une hypoéchogénicité à l’échographie, un décollement séreux-rétinien en OCT, la présence de pigment orange en autofluorescence. A ces facteurs peuvent s’ajouter la présence de pin-points en angiographie à la fluorescéine, ce dernier critère n’étant pas mentionné dans l’étude des Drs Shields, l’angiographie étant peu utilisée aux Etats-Unis. Toutefois, même en l’absence de facteur de risque, il est recommandé de surveiller les patients et de faire une photographie 6 mois après la constatation du naevus et ensuite une fois par an, selon le Dr Sarah Tick. Lorsque plusieurs de ces facteurs de risque d’évolutivité sont présents, le rythme de surveillance doit être resserré voir confié à un centre spécialisé dans la prise en charge des tumeurs oculaires. Le critère essentiel en cas de doute sera la présence d’une croissance documentée au cours du suivi qui évoque très fortement la malignité de la lésion. L’enjeu est de diagnostiquer la lésion maligne afin de mettre en route le traitement le plus précocement possible.
"Plus la tumeur est grosse, ou associée à un décollement de rétine exsudatif, plus le risque de métastase est grand. Mais le risque est principalement lié à des facteurs de risque génétiques tumoraux."
Le traitement du mélanome choroïdien
Le traitement du mélanome choroïdien dépend de la taille et de la localisation de la tumeur, de l’âge, de l’état général du patient, mais également des modalités thérapeutiques disponibles. « Dans la majeure partie des cas, la stratégie de traitement est conservatrice. On n’enlève pas l'œil mais on fait de la radiothérapie, par protonthérapie ou par curiethérapie », explique le Dr Sarah Tick, qui poursuit : « en revanche, lorsque la tumeur est trop volumineuse (au-delà d’un diamètre de 18 mm et d’une épaisseur de 11 mm), l’ablation chirurgicale de l’œil par énucléation doit être envisagée car les complications dues à l’irradiation seront trop importantes. On enlève l'œil avec la sclère en conservant les muscles, qui sont rattachés sur une bille d’hydroxyapatite recouverte de fil résorbable ». Le traitement d’un mélanome choroïdien doit être réalisé rapidement après le diagnostic car plus la taille tumorale est importante et plus le risque métastatique est élevé.
Avec la protonthérapie, la dose d’irradiation atteint la tumeur en un faisceau très précis. « C’est une radiothérapie extrêmement ciblée sur la lésion, de manière à léser le moins possible les structures adjacentes que sont la rétine, le nerf optique, la macula », détaille le Dr Sarah Tick. Cette technique nécessite une chirurgie préalable pour repérer la tumeur : la pose de clips de tantale, un métal non ferromagnétique (donc non contre-indiqué pour les examens IRM). Suturés à la sclère, généralement sous anesthésie générale, ces clips indiquent l’endroit où il faut irradier. La dose utilisée pour le traitement du mélanome choroïdien par protonthérapie est de 60 Gy équivalent cobalt en quatre fractions de 15 Gy. L’irradiation se fait sur quatre jours. Par la suite, des contrôles à 1 mois puis tous les 3 à 6 mois permettent de juger de l'arrêt de la croissance de la tumeur, puis de la régression progressive de celle-ci. La régression est lente sur plusieurs mois voire des années. Seuls deux centres de protonthérapie existent en France : l’Institut Méditerrannéen de Protonthérapie à Nice et le Centre de Protonthérapie de l’Institut Curie, situé à Orsay. En raison du risque d’irradiation de la glande lacrymale et de syndrome sec sévère par protonthérapie, certaines équipes préconisent le traitement par la curithérapie, ou irradiation avec disque d’iode dans le traitement des tumeurs antérieures et situées dans le quadrant temporal supérieur. Cette technique consiste à appliquer une source radioactive directement au contact de l'œil, en protégeant les paupières et les glandes lacrymales. Pour cela, le disque d’iode est suturé à la sclère et laissé en place de manière à ce qu’une dose totale de 90 grays (Gy) soit délivrée au sommet de la tumeur. L’intervention se fait sous anesthésie et nécessite un séjour de plusieurs jours à l’hôpital.
Naevus choroïdien suspect (Pigment orange, décollement séreux rétinien) ©DR - Hôpital National des 15-20
Le risque de métastase et les solutions thérapeutiques
Si la radiothérapie a un taux d’efficacité de l’ordre de 95%, elle peut entraîner des complications telles que le syndrome de sécheresse oculaire, la cataracte ou la rétinopathie et/ou maculopathie radique. Par ailleurs, une fois le traitement établi, un suivi rigoureux s’étend sur plus de 10 ans pour surveiller l'œil et le foie, afin de détecter d’éventuelles métastases à distance. Après le traitement oculaire du mélanome uvéal, jusqu'à 50 % des patients développeront des métastases, qui surviennent dans 90 % des cas au niveau hépatique. « Le pronostic local est bon quand la lésion est traitée mais le risque vital est lié à l’apparition de lésions secondaires ou métastases », détaille le Dr Sarah Tick, qui rappelle les indicateurs cliniques : « plus la tumeur est grosse, ou associée à un décollement de rétine exsudatif, plus le risque de métastase est grand. Mais le risque est principalement lié à des facteurs de risque génétiques tumoraux. Les caractéristiques et facteurs de risque génétiques sont détectés par ponctions à visée cytogénétique, qu’on fait soit sur la tumeur de l’œil énucléé, soit sur la tumeur au moment de la pose de clip avant la protonthérapie, lorsque la lésion fait plus de 5 mm d’épaisseur ».
Comme l’évoque l’ophtalmologiste, « en cas de métastase, et depuis peu dans le cadre de traitement adjuvants, de nouveaux traitements de type thérapies ciblées ont vu le jour ». À noter que les injections intra-vitréennes de corticoïdes ou d’anti-VEGF sont également utilisés en traitement adjuvant local dans le but de préserver l'œil et la vision le plus longtemps possible, mais n’ont aucun effet sur le risque ou le traitement des métastases à distance.
Le tebentafusp est le premier traitement approuvé par l’Agence européenne des médicaments pour les patients HLA-A*02:01 positifs atteints de mélanome uvéal métastatique. Il s’agit d’une protéine de fusion bispécifique qui reconnaît deux cibles, l’une présente sur les cellules de mélanome uvéal métastatique, et la seconde sur les lymphocytes T. Cette molécule stimule ainsi une réaction immunitaire ciblée, afin de réduire la croissance tumorale. Le tebentafusp a fait l’objet d’une étude internationale randomisée de phase 3 (IMCgp100-202), menée auprès de 378 patients atteints de mélanome uvéal métastatique, et dont les résultats ont été publiés en 2021 dans le New England Journal of Medicine. Lors de l’essai clinique, il a été montré que le tebentafusp augmente significativement la survie globale des patients, par comparaison aux autres traitements. En effet, la survie à 1 an est de 73% pour les patients ayant reçu le tebentafusp, contre 59% pour les autres patients. De plus, 31% des patients ayant reçu le tebentafusp n’ont pas rechuté à 6 mois, contre 19% des patients dans les autres groupes. Si le tebentafusp est un traitement prometteur, il ne permet toutefois de traiter que les patients possédant l’allèle HLA-A*02:01 (soit 45 % de la population caucasienne).
Propos recueillis par Sophie Vo.
Pour soutenir la recherche clinique sur les maladies de la vision, soutenez l'Hôpital des 15-20 >

À lire aussi

L'anatomie de l'œil
La vue est le plus sollicité de nos 5 sens. Elle nous permet de percevoir les couleurs, les formes, les positions. Elle est essentielle pour intégrer et apprécier le monde qui nous entoure, pour communiquer avec les autres. Admirer ses proches, contempler la nature, observer un tableau, lire un livre, se déplacer, travailler, créer...

Pr Nathalie Cassoux, une experte mondiale de l'oncologie oculaire à l'Institut Curie
En matière de prise en charge des cancers, c’est un exemple à suivre : le réseau MELACHONAT permet d’homogénéiser les pratiques d’oncologie oculaire sur l’ensemble du territoire. Il est coordonné par la Pr Nathalie Cassoux, spécialiste mondiale des cancers de l’œil.

Les troubles de la vision et les maladies des yeux de A à Z

Prévention & vision : qui consulter ? A quel âge ?
L’œil est un organe précieux et fragile. Ne dit-on pas de quelque chose à laquelle on est très attaché « j’y tiens comme à la prunelle de mes yeux » ? Il est important de faire contrôler et de préserver ses yeux afin d’acquérir dès le plus jeune âge une bonne vue, et de la conserver toute la vie. L’œil, cette bille de 2,5 cm de diamètre et pesant seulement 7 grammes, abrite pourtant un système très complexe. Directement relié au cerveau, l’œil nous permet de voir et d’interagir avec le monde extérieur.








